Бруцеллёз
Наименование: Бруцеллёз
Бруцеллёз
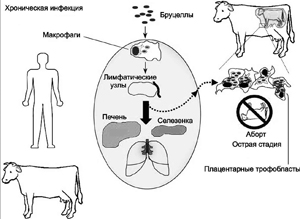
Бруцеллёз— инфекционное зоонозное заболевание, протекающее с поражением опорно-двигательной, нервной, половой идругих систем. Для заболевания типична склонность к хроническому течению.Этиология. Возбудители— грамотрицательные бактерии рода Brucella: Brucella melitensis, Brucella abortus, Brucella suis и Brucella canis; характерны морфологическая изменчивость и способность трансформироваться в L-формы, в течение многих лет персистирующие в организме человека.Эпидемиология. Резервуар и источник инфекции— всевозможные домашние животные (овцы, козы, коровы, свиньи, реже собаки). Человек — вторичный хозяин. Бактерии передаются от животного к животным и человеку через контакт с заражёнными фекалиями, мочой, молоком и мясом; также зарегистрированы случаи заражения при иммунизации живыми вакцинами. Каждый из патогенных для человека видов бруцелл избирательно инфицирует специфических животных; Brucella abortus чаще вызывает бруцеллёз у крупного рогатого скота (болезнь Банга), Brucella melitensis — у коз и овец (иногда кур), Brucella suis — у свиней. В основной массе регионов заболеваемость бруцеллёзом носит профессиональный характер. Возбудитель внедряется в организм человека через повреждённую кожу, слизистую оболочку дыхательных путей, ЖКТ и конъюнктиву. Контактный путь заражения более характерен для овечьего и свиного бруцеллёза. В государствах, где пастеризация молочных продуктов не носит массовый характер, бруцеллёз более распространён. Например, в Испании ежегодно регистрируют в пределах 100 000 случаев бруцеллёза. Большинство из них вызвано употреблением в пищу заражённого молока и сыра. Патогенез. Из первоначальных ворот инфекции бруцеллы диссеминируют по лимфатическим путям и депонируются в лимфатических узлах. В первые 5—10 сут бактерии размножаются в макрофагах регионарных лимфатических узлов (миндалины, заглоточные, подчелюстные, язычные, шейные узлы и лимфоидная ткань илеоцекального отдела кишечника). Морфологически отмечают диффузную пролиферацию и гиперплазию элементов ретикулоэндотелиальной системы. К 20 сут начинается процесс формирования гранулём, представленных крупными эпителиоидными клетками. Из разрушенных макрофагов бруцеллы попадают в кровоток, что приводит к инфицированию печени, селезёнки, почек, костного мозга, эндокарда (не исключено, что возбудитель может сразу захватываться фагоцитами крови в месте внедрения и гематогенно диссеминировать). В поражённых органах отмечают очаги некроза, окружённые инфильтратами. Для бруцеллёза характерна выраженная аллергическая перестройка организма, играющая большую роль в формировании вторичных очагов инфекции. После перенесённого заболевания формируется нестойкая невосприимчивость; реинфекция возможна через 3—5 лет.Клиническая картина. Инкубационный период при остром бруцеллёзе— 3 нед, при первично-латентной форме — от нескольких месяцев до нескольких лет.
Первично-латентная форма бруцеллёза клинически не проявляется, но при ослаблении защитных реакций организма может трансформироваться в остросептическую или в первично-хроническую форму.Остросептическая форма проявляется лихорадкой (температура тела 39—40 °С и выше) при отсутствии признаков общей интоксикации и хорошем самочувствии заболевших; длительность лихорадки — 3—4 нед и более. Характерны развитие генерализованной лимфаденопатии, увеличение печени и селезёнки. Отмечают лейкопению. Характерный признак — отсутствие очаговых изменений (метастазов).Клинические проявления первично-хронической и вторично-хронической форм одинаковы (при первой в анамнезе отсутствует остросептическая форма). Их отличает присутствие синдрома общей интоксикации и метастазов. Генерализованная лимфаденопатия, увеличение печени иселезёнки.
Метастазы чаще проявляются поражением опорно-двигательной, нервной и половой систем.Поражение опорно-двигательной системы: полиартриты (чаще поражаются коленные, локтевые, плечевые и тазобедренные суставы, реже суставы кистей и стоп) и сак-роилеиты (что имеет диагностическое значение, т.к. не часто бывают другой этиологии). Для сакроилеитов характерны симптом Нахласа (боль в области поражённого крестцово-подвздошного сочленения при сгибании ноги в коленном суставе) и симптом Хенслена (появление боли в области поражённого сочленения при приведении ноги к животу).Поражения нервной системы: невриты, полиневриты, радикулиты; не часто наблюдают миелиты, энцефалиты и менингиты.s- Поражения половой системы: у мужчин часто развиваются орхиты и эпидидимиты; у женщин появляются спонтанные аборты, вероятно развитие бесплодия. Поражения глаз (ириты, хориоретиниты, кератиты, атрофия зрительного нерва).При аэрогенном заражении часто развиваются вялотекущие пневмонии.Хронический бруцеллёз заканчивается переходом во вторично-латентную форму, способную неединоразово рецидивировать.Методы исследования
Анализ крови: тромбоцитопения, грануло-цитопения, лимфоцитоз, в 30—60% случаев — нарушения функциональных проб печениВыделение возбудителя вероятно только в специальных лабораториях. Для получения достоверных результатов наблюдают за ростом культуры не меньше 3—4 нед (с периодическим пересевом). При остром бруцеллёзе посев крови положителен в 70% случаев, костного мозга — в 90%Серологические исследования. У привитых против бруцеллёза длительное время регистрируют положительные результаты как серологических реакций, так и аллергических проб. Для диагностики используют реакцию агглютинации (реакция Райта), агглютинацию на стекле (реакция Хеддельсона), реже РСК, РИГА и др. Повышение титров AT в реакции агглютинации до 1:160 и выше, а также увеличение титров AT в 4 раза и более в парных сыворотках свидетельствуют о контакте с Аг бруцелл. Разработаны методы ИФА, позволяющие быстрее выявлять AT и Аг возбудителя в различных субстратахАллергические кожные пробы (проба Бюрне), особо при отрицательных результатах бактериологических и серологических исследований; традиционно положительны у 70—85% больных к концу 1 мес заболевания. В качестве Аг применяют бру-целлин (мелитин, абортин) — протеиновый экстракт культуры бруцелл. Пробу также используют при проведении эпидемиологических обследований; положительна в последствии вакцинации. У пациенточ проба Бюрне становится положительной в конце 1 и на 2 нед заболевания. Отрицательные результаты пробы позволяют исключить бруцеллёз (кроме ВИЧ-инфицированных, у которых исчезают все реакции гиперчувствительности замедленного типа).Дифференциальный диагноз
ВИЧ-инфекцияПолиартриты другой этиологии (ревматоидный артрит, СКВ, склеродермия системная и др.)ТуляремияПситтакозТуберкулёзВисцеральный лейшманиоз.Лечение
Комбинированная антибиотикотерапия (один из продуктов, хорошо проникающий через клеточную мембрану). Применяют одно из следующих сочетаний. Рифампин (рифампицин) по 600—900 мг/сут внутрь и виб-рамицин (доксициклина гидрохлорид) по 200 мг/сут не меньше 6 нед (или несколько месяцев при осложнённом течении заболевания). При рецидиве лечение повторяют.Доксициклин гидрохлорид по 100 мг внутрь 2 р/сут (или тетрациклин по 500 мг внутрь 4 р/сут) в течение 3—6 нед и стрептомицина сульфат по 1 г в/м 1—2 р/сут в течение 2 нед. Это сочетание эффективнее предыдущего, особо при спондилите, но токсичнее.Триметоприм-сульфаметоксазол (ко-тримоксазол) и рифампицин по 15 мг/кг внутрь в 2—3 приёма. Применяют у малышей до 8 лет.Офлаксацин по 200—300 мг 2 р/сут и рифампицин.Глюкокортикоиды, к примеру преднизолон по 20 мг внутрь 3 р/сут в течение 5—7 дней, назначают одновременно с антибиотиками при возникновении реакции Херксхаймера, тяжёлом течении заболевания, развитии панцитопении. ПротивопоказанияТетрациклин доксициклина гидрохлорид -при беременности, детям до 8 летОфлоксацин nbsp;— при беременности, лактации, детям до 15 лет, при эпилепсии. Меры предосмотрительностиВозможно развитие реакции ХерксхаймераПри приёме офлоксацина, тетрациклина, доксициклина гидрохлорида надлежит избегать инсоляции.Лекарственные взаимодействия
Рифампин (рифампицин) ускоряет метаболизм многих ЛС, в т.ч. парацетамола, антикоагулянтов, барбитуратов, бензодиазепинов, В-Адреноблокаторов, левомице-тина, клофибрата, пероральных контрацептивов, глюкокортикоидов, циклоспорина, дигоксина, дизопирамида, эстрогенов, гидантоинов, ме-тадона, мексилетина, хинидина, сульфонилмочевины, теофиллина, то-канида, верапамила, эналаприла, кетоконазола, фторотанаНатрия гидрокарбонат антациды, содержащие соли алюминия, висмута, магния, продукты железа, карбамазепин, гидантоины снижают всасывание тетрациклина и доксициклина.Осложнения
Местная гнойная инфекция костей и суставов (в 20—85% случаев): артриты (вероятно аутоиммунной природы), бурсит, тен-досиновит, остеомиелит, сакроилеит, позвоночные или парапозво-ночные абсцессы Эндокардит (регистрируют не часто, может быть причиной летального исхода)ТромбофлебитПоражение нервной системы: чаще всего менингит, а также периферические невриты (традиционно односторонние), энцефалит, миелит, радикулопатия. Возможно развитие психозаПневмония с плевральным выпотомГепатитХолецистит.Течение и прогноз. Летальность при нелеченом бруцеллёзе -меньше 2%. При адекватном лечении традиционно начинается полное выздоровление. При остром неосложнённом бруцеллёзе клинические симптомы исчезают через 2—3 нед, однако лечение надлежит продолжать в течение 6 нед и более. Рецидив заболевания возникает в 5% случаев.
Синонимы
Банга болезньБрюса болезньЛихорадка гибралтарскаяЛихорадка мальтийскаяЛихорадка средиземноморскаяЛихорадка ундулирующаяМелитококкозМелитококция МКБА23 БруцеллёзА23.0 Бруцеллёз, вызванный Brucella melitensisА23.1 Бруцеллёз, вызванный Brucella abortusА23.2 Бруцеллёз, вызванный Brucella suis A23.3 Бруцеллёз, вызванный Brucella canisА23.8 Другие формы бруцеллёзаА23.9 Бруцеллёз неуточнённый Литература. 129: 48—50