Блокада синатриальная
Наименование: Блокада синатриальная
Блокада синатриальная
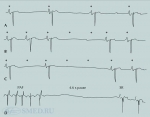
Синатриальная блокада (СБ)— патологическое замедление или полное прекращение проведения импульса от синусно-предсердного на предсердие-желудочковый узел. В отведениях ЭКГ с плоскости тела электрическая активность синусно-предсердного узла не регистрируется. Наиболее точно время синусно-предсердного проведения позволяет определить электрография синусно-предсердного узла. Принято деление СБ на степени:
I степень — ухудшение проводимости в пределах синусно-предсердного узла (блокада выхода). В возрасте 50—60 лет СБ I степени наблюдают с частотой до 2,5%. При СБ I степени время синусно-предсердного проведения удлинено.II степень — пауза в нормальном синусовом ритме, равная удвоенному или утроенному интервалу Р-Р, часто заканчивающаяся замещающим, выскальзывающим комплексом QRS из предсердно-желудочкового узла или возвращением к нормальному синусовому ритмуКомплексы QRS однородные, но нерегулярныеСтойкая СБ 2:1 имитирует синусовую брадикардию; устойчивую СБ 3:2 ложно трактуют как бигеминиюДалекозашедшая СБ II степени (4—5:1) клинически проявляется головокружением и обмороками (см. Синдром слабости синусно-предсердного узла, Синдром Морганьи-Адамса-Стокса).III степень (полная). Распознают с помощью электрографии синусно-предсердного узла. На ЭКГ традиционно регистрируют предсердный эктопический ритм, медленный замещающий ритм из предсердно-желудочкового соединения ( не часто — из желудочков), мерцательную аритмию. Характерны приступы Морганьи-Адамса-Стокса.Клиническая картина
При низкой ЧСС — симптомы синусовой брадикардииПри далекозашедшей СБ характерны приступы Морганьи-Адамса- Стокса.Дифференциальный диагноз
Синусовая брадикардияСинусовая аритмияПредсердная экстрасистолия (компенсаторные паузы).Лечение
См. Брадикардия синусоваяСм. Синдром Морганьи-Адамса- СтоксаСокращение. СБ— синатриальная блокада МКБ 145.5 Другая уточнённая блокада сердца
Болезнь АААИСОНА
Болезнь Аддисона— хроническая первичная недостаточность коры надпочечников, возникает при двустороннем поражении надпочечников, приводящем к их недостаточности, т.е. уменьшению (или прекращению) секреции глюкокортикои-дов и минералокортикоидов. В 80% случаев первопричина заболевания — аутоиммунный процесс, за ним по частоте надлежит туберкулёз. Как синдром хроническая недостаточность коры надпочечников присутствует при множестве наследуемых заболеваний.Частота: примерно 4:100 000. Женщины страдают чаще мужчин. Аддисднов криз (надпочечниковый, или адреналовый) -острое осложнение заболевания Аддисона, сопровождающееся рез-кими проявлениями недостаточности надпочечников (сосудистый коллапс, тошнота, рвота, дегидратация, гипогликемия, гипертермия, гипонатриемия, гиперкалиемия). Уотерхауса-Фридерихсенстцром (развивается традиционно при менингококковой септицемии). Резкое снижение секреции гормонов коры надпочечников; проявляется рвотой, диареей, обширной пурпурой, цианозом, тонико-клоническими судорогами, сосудистой недостаточностью и (традиционно) кровоизлияниями в надпочечники. Синонимы: менингококковая септицемия, острая недостаточность коры надпочечников.
Этиология и патогенез
Первичная недостаточность коры надпочечников (собственно болезнь Аддисона)Недостаточность коры надпочечников аутоиммунной природыТуберкулёзЯтрогенные причины (двусторонняя адреналэктомия, в последствиидствия длительной терапии глюкокортикоидами)Грибковые заболевания (гистоплазмоз, бластомикоз, кокцидиоидомикоз)СаркоидозКровоизлияния в надпочечникиОпухолиАмилоидозСПИД (за счёт цитомегаловирусных и других инфекционных поражений надпочечников)СифилисАдренолейкодистрофия. Сопровождается увеличением уровня АКТГ, вместе с а-меланостимулирующим гормоном обусловливающим гиперпигментацию кожных покровов и слизистых оболочек — отличительный признак заболевания Аддисона.Вторичная недостаточность коры надпочечников, обусловленная недостаточностью гипофиза (дефицит АКТГ); в отличие от первичной, никогда не сопровождается гиперпигментацией.Генетические аспекты. Проявления заболевания Аддисона наблюдают при ряде наследуемых состояний
Адренолейкодистрофия (с. 14)Врождённая болезнь/Шисона (103230,R): гиперпигментация кожи, гипернатриурия, гипокалиурияГипоадренокортицизм семейный (*240200, р): рвота, пигментация кожи, судорожные припадки, сосудистый коллапс, гипогликемия, гипонатриемия, гиперкалиемияГи-поплазия коры надпочечника семейная (*300200, Хр21.3-р21.2, повреждения гена DAX1, р)Дефекты глюкокортикоидных рецепторов (*138040, 5q31, ген GRL, R; также202200 [дефект гена MC2R, 18р11.2, р]): нет ответа на АКТГ, артериальная гипертёнзия; тяжёлая артериальная гипертёнзия и гипокалиемический алкалоз у гомозиготНедостаточность глицерол киназы (307030, см. Недостаточность ферментов)Синдром Омгрова (синдром ЗА [от: Adrenal insufficiency, Achalasia, Alacrimia],231550, р): болезнь Аддисона, ахалазия, ала-кримия; в надпочечниках отсутствует сетчатая зонаСиндром поли-гландулярный аутоиммунный (с. 835).Факторы риска
Недостаточность надпочечников аутоиммунной природы у родственников (первой или второй степени родства)Лечение глюкокортикоидами в течение длительного времени, а также тяжёлые инфекции, травмы или хирургические вмешательства. Патоморфология. Атрофия коры надпочечников.Клиническая картина
Общие симптомыВыраженная слабостьУтомляемостьСнижение массы телаАртериальная гипотёнзияГоловокружениеГиперпигментация кожи и слизистых оболочек (при первичной недостаточности)АнорексияРвотаДиареяПлохая переносимость холода.Возможны психические расстройства (депрессия, психоз, спутанность сознания).Адреналовые кризы, возникающие вследствие острого инфекционного заболевания, травмы, оперативного вмешательства,быстрой потери соли. Симптомы криза: выраженная слабость,интенсивные боли в животе, рвота, сосудистый коллапс,почечная недостаточность, изменения психического статуса.
Сопутствующая патология
Сахарный диабетТиреотоксикозТиреоидитГипопаратиреозПернициозная анемияНарушение функции яичниковГиперкальциемияХронический кандидозАдре-нолейкодистрофия.Лабораторные исследования
Низкая концентрация натрия в плазме крови (меньше 130 мЭкв/л)Высокая концентрация калия в плазме крови (более 5 мЭкв/л)Увеличение содержания азота мочевины кровиГипогликемияУменьшение содержания кортизола, увеличение уровня ренина (радиоиммунологическое исследование)Увеличение содержания АКТГ (при вторичной недостаточности — снижение)Уменьшение сосредоточения 17-гидроксикортикостероидов в мочеУмеренные нейтропения и эозинофилия.Специальные исследования
Короткая проба с АКТГ. Определяют содержание кортизола в сыворотке крови до и через 30 мин в последствии в/в введения косинтропина (0,25 мг). Если пациент не страдает болезнью Аддисона, концентрация кортизола в сыворотке крови увеличивается по меньшей мере на 7 мкг% (достигает 18 мкг% или более). При заболевания Аддисона концентрация повышается некординально или не изменяетсяСтандартная проба с АКТГ (более точная). АКТГ (25—40 ЕД) вводят в/в в течение 8 ч. За день до исследования и каждый день исследования проводят определение содержания свободного кортизола (или 17-гидроксикортикостероидов) в суточной моче. Также определяют концентрацию кортизола в сыворотке крови непосредственно перед введением АКТГ и через 6—8 ч. Для предупреждения развития у заболевшего надпочечниковой недостаточности во время проведения пробы вводят дексаметазон (0,5 мг через 6 ч). В норме экскреция кортикостероидов с мочой увеличивается в 3—5 раз, а концентрация кортизола в сыворотке крови — до 15—40мкг%. При заболевания Аддисона увеличение некординально (или его нет)КГ органов брюшной полостиНебольшой размер надпочечников (атрофия или следствие длительно протекающего туберкулёза)Увеличение надпочечников (ранняя стадия туберкулёза или другие потенциально излечимые заболевания)Рентгенография органов брюшной полости: вероятно выявление кальцификации надпочечниковРентгенография органов грудной клетки: выявление вероятной кальцификации надпочечников и уменьшения размеров сердца. Дифференциальный диагнозМиопатииГипогликемия, обусловленная другими причинамиСиндром неадекватной секреции АДГСольтеряющая форма адреногенитального синдромаОтравление тяжёлыми металламиГемохроматозНейрогенная анорексияСпруГиперпаратиреоз. Лечение:
Тактика ведения
Лечение недостаточности коры надпочечников с помощью заместительной терапии глюко- и минералокортикоидамиСоответствующее лечение основного заболевания (к примеру, туберкулёза).Режим амбулаторный, госпитализация на время адреналового криза.Диета. Достаточное численность белков, жиров, углеводов и витаминов, особо С и Е} (рекомендуют отвар шиповника, чёрную смородину, дрожжи). Поваренную соль в повышенном количестве (20 г/сут). Соли К уменьшают до 1,5—2 г/сут. Из рациона исключают картофель, горох, фасоль, бобы, сухофрукты, кофе, какао, шоколад, орехи, грибы. Овощи, мясо, рыбу нужно будет употреблять в варёном виде. Режим питания дробный, перед сном рекомендуют лёгкий ужин (стакан молока) для предотвращения гипогликемического состояния утром.
Препараты выбора
При острой недостаточности коры надпочечниковГидрокортизон гемисукцинат nbsp;— 100 мг немедленно в/в в течение 5 мин, потом инфузия 300 мг на протяжении 24 ч (100 мг в первые 2 ч); на вторые сутки традиционно вводят 150 мг, на 30%и — 75 мгВнутривенная инфузия 0,9% р-ра NaCl до устранения дегидратации и гипонатриемииВыявление и устранение провоцирующего фактораПри регидратации часто развиваются гипертермия и психотические реакцииПри гипертермии (при нормальном АД) назначают жаропонижающие средства, к примеру ацетилсалициловую кислоту по 500 мг через 30 мин до снижения температуры телаПри развитии психотических реакций в последствии первых 12 ч лечения надлежит снизить дозу гидрокортизона до минимальной эффективной.При хронической недостаточности надпочечниковГидрокортизон по 10 мг утром и 5 мг внутрь каждый день в последствии обеда (взрослым до 20—30 мг/сут)Флудрокортизон (фтор-гидрокортизона ацетат) по 0,1—0,2 мг внутрь 1 р/сут. При развитии артериальной гипертёнзии надлежит снизить дозу продуктаПри остром заболевании или в последствии некординальной травмы удваивают дозу стероидных гормонов до улучшения самочувствияПри оперативном лечении перед и (при нужно будетсти) в последствии операции корригируют дозу стероидных гормонов.При заболеваниях печени, больным пожилого возраста дозыпродуктов надлежит снизить. Альтернативные продукты.
Преднизолон 5 мг в первой
половине дня и 2,5 мг перед сном,
Ведение заболевшего
Оценка адекватности терапии по следующим параметрам: АД, ЧСС, концентрация электролитов в плазме крови, содержание ренина плазмы, аппетит, физическая активность, концентрация глюкозы крови натощакПожизненное врачебное наблюдение для неизменного контролирования адекватности проводимой терапии и исключения передозировки.Осложнения основного заболевания
Гиперкалиемический периодический паралич ( не часто)Симпатоадреналовый (аддисонов) кризРеактивные психозы.Предотвращение осложнений
Необходимо стремиться предвидеть Симпатоадреналовый криз и начинать лечение прежде, чем развернётся симптоматикаЕсли тошнота и рвота препятствуют приёму продуктов внутрь, больной должен обратиться за медицинской помощью для проведения парентеральной терапииПри хирургических вмешательствах нужно будет корригировать дозу стероидных гормоновСледует избегать инфекционных заболеваний. Прогноз при адекватной терапии хороший. Ожидаемая длительность жизни близка к традиционной.Возрастные особости
Дети:Диагностика сложнееРазвивается у сибсов (родных братьев и сестёр)Дозы гидрокортизона и фторгидрокортизона должны быть ниже, чем у взрослыхПожилые. Чаще возникает Симпатоадреналовый криз.См. также Адренолейкодистрофия, Болезнь Ицёнко-Кушинга, Синдром Ицёнко-Кушинга, Гипопитуитаризм МКБ. Е27.1 Первичная недостаточность коры надпочечников MIM t Врождённая болезнь Аддисона (103230)
Гипоадренокорти-цизм семейный (240200)Гипоплазия коры надпочечника семейная (300200)Дефекты глюкокортикоидных рецепторов (138040)Недостаточность глицеролкиназы (307030)Синдром Омгрова (231550)Синдром полигландулярный аутоиммунный (240300, 269200) Примечание. Аддисонизм — симптомы аддисоновой заболевания без поражения коры надпочечников.Литература. Allgrove J et al: Familial glucocorticoid deficiency with achalasia of the cardia and deficient tear production; Lancet (№ 8077), 1284—1286, 1978; Weber A et al: Linkage of the gene for the triple A syndrome to chromosome 12ql3 near the type II keratin gene cluster. Hum. Molec. Genet. 5: 2061—2066, 1996