Артрит ревматоианый
Наименование: Артрит ревматоианый
Артрит ревматоианый
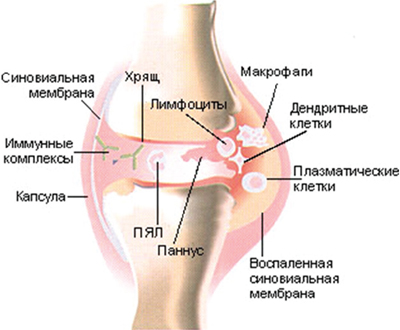
Ревматоидный артрит (РА)— хроническое воспалительное болезнь неизвестной этиологии с характерным симметричным поражением суставов, приводящее к прогрессирующему разрушению суставных, в пределахсуставных структур и развитию системных проявлений. В крови больных часто определяют ревматоидный фактор (РФ) — AT к Рс-фрагменту IgG. У заболевших с РФ в сыворотке крови (серопозитивных больных — 80%) болезнь протекает несколько иначе, чем у заболевших без РФ (серонегативных больных). У Серопозитивных заболевших возникает большее численность эрозий и внесуставных (системных) проявлений.Частота— 1—3% в общей популяции. Преобладающий возраст -22-55 лет. Преобладающий пол — женский (3:1).
Клиническая картина
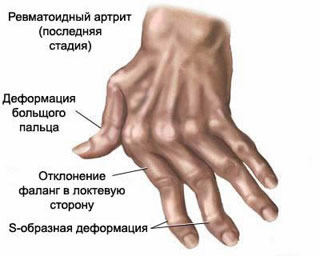
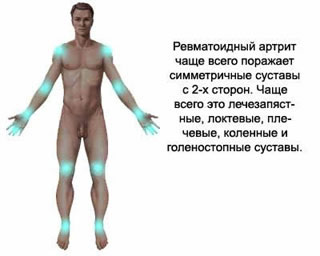
Поражение суставов — симметричность.Утренняя скованность.На ранних стадиях — поражение мелких суставов кистей и стоп (50%), крупных суставов (25%); моноартрит возникает в 25% случаев.Деформация суставов, связанная с синовитом и разрастанием синовиальной оболочки на ранних стадиях или костными разрастаниями на поздних стадиях.Регионарные особостиРевматоидная кисть: ульнарная девиация, деформации по типу бутоньерки (сгибание в про-ксимальных межфаланговых суставах), лебединой шеи (переразгибание в проксимальных межфаланговых суставах), руки слорнетом(пря мутилирующем артрите)Ревматоидная стопа: фибулярная девиация, вальгусная деформация I пальца, болезненность головок плюснефаланговых суставовРевматоидный коленный сустав: киста Бейкера, сгиба-тельные и валыусные деформацииШейный отдел позвоночника: подвывихи атлантоосевого суставаПерстнечерпа-ловидный сустав: огрубение голоса, дисфагия.Поражение в пределахсуставных тканейТендосиновит в области лучезапястного сустава и кистиБурситы, особо в области локтевого суставаСиновиальная киста в пределах сустава (киста Бёйкера)АмиотрофииПоражение связочного аппарата с развитием гипермобильности и деформацийПоражение мышц: миозиты, фибромиалгии.Системные проявленияРевматоидные узелки — плотные подкожные образования, в типичных случаях локализованные в областях, часто подвергающихся травматизации (к примеру, в области локтевого отростка, на разгибательной плоскости предплечья). Возможно обнаружение и во внутренних органах (к примеру, в лёгких). Наблюдают у 20—25% больныхЯзвы на коже голенейПоражение глаз: склерит, эписклерит; при синдроме Шёгрена — сухой керато-конъюнктивит и ксеростомияПоражение сердца: грануле-матозное поражение миокарда и клапанов, аортальная недостаточность, перикардит (очень не часто — констриктивный)Поражение лёгких: фиброзирующий альвеолит ( не часто), плеврит, синдром Катана (ревматоидные узелки в лёгких у шахтёров), острый пневмонит ( не часто)Поражение почек: интерстициальный нефрит, связанный с приёмом НПВС, мембранозный гломерулонефрит вследствие приёма продуктов золота, не часто — ревматоидный гломерулонефритНевропатии: компрессионная (синдром запястного канала), ди-гитальная (потеря чувствительности кончиков пальцев), комбинация мононевритов различной локализации ( не часто)Васкулит: дигитальный артериит с развитием гангрены пальцев, микроинфаркты в области ногтевого ложа, сетчатое livedo (древовидный рисунок на коже нижних конечностей, обусловленный воспалительными изменениями венул)Анемии вследствие замедления обмена железа в организме, вызванного нарушением функций ретикулоэндотелиальной системы; тромбоцитопении, синдром ФёлтиЛимфаденопатияУвеличение селезёнки ( не часто)Локализованный хронический отёк кистей, реже — предплечий, голеностопных суставовОстеопороз (более выражен на фоне терапии глюкокортикоидами). Часто появляются переломыАмилоидоз..Рентгенологическое исследование суставов
Ранние признаки: остеопороз, кистевидные просветления в пределахсуставных отделов кости, эрозии (узурации)Поздние признаки: сужение суставных щелей, анкилозыРегионарные особости: подвывихи атлантоосевого сустава, протрузия головки бедренной кости в вертлужную впадину. Лабораторные исследованияАнемия, увеличение СОЭ, увеличение содержания СРВ коррелируют с активностью РАСиновиальная жидкость мутная, с низкой вязкостью, лейкоцитоз выше 2000/мкл, нейтрофилёзСиновиальная биопсия — неспецифические воспалительные измененияРФ положителен в 80% случаевЧасто обнаруживают антинуклеарные AT; появление AT к ДНК нехарактерноИммуногенетические маркёры: HLA-DR4 коррелирует с гиперпродукцией РФ, нарушением функций лёгких и быстрым прогрессированием эрозивных изменений в суставах. Дифференциальный диагнозФибромиалгияОстеоартрозМетаболические заболевания (гемохроматоз, болезнь Уйлсона)Воспаление суставов позвоночника (особо сакроилеит)Олигоарти-кулярные поражения — инфекционные артриты (болезнь Лайма, го-нококцемия), реактивные артриты (ревматизм) и спондилоартропатии (синдром Райтера, псориатический артрит)СКВСистемная склеродермияПолимиозитДерматомиозитРевматическая полимиалгияВаскулитКраснухаГепатит ВОнкологические заболеванияСаркоидоз. Лечение:
Тактика. Терапевтическая пирамида, предполагающая стартовую монотерапию НПВС, дополняемую при отсутствии эффекта базисной терапией или глюкокортикоидами, пересмотрена в пользу раннего назначения базисной терапии на фоне индивидуально подобранного лечения НПВС. Ситуации, требующие системного назначения глюкокортикоидов, приведены ниже. Локальная терапия глюкокортикоидами целесообразна в экссудативной стадии синовита. Режим
Щадящий двигательный режим, исключение чрезмерных нагрузок на суставСмена места работы и образа жизни — исключение стереотипных движений, усугубляющих начавшиеся деформации.Терапия НПВС. При индивидуальном подборе НПВС терапевтическую дозу продукта применяют не меньше 7 дней. При отсутствии эффекта продукт заменяют. При клиническом улучшении дозу снижают до поддерживающей.
Препараты выбора — производные арилпропионовой кислотыИбупрофен nbsp;0,8 г 3—4 р/сутНапроксен 500—750 мг 2 р/сут (утром и вечером).Производные арилуксусной кислотыДиклофенак-натрий (орто-фен) 25—50 мг 3 р/сутВольтарен-ретард 100 мг 1—2 р/сут.Производные индолуксусной кислотыИндометацин 25—50 мг 3 р/сутМетиндол-ретард 75мг 1—2 р/сутСулиндак 200мг 2 р/сут.Производные эноликовых кислотПироксикам 10—20 мг 2 р/сутМелоксикам 7,5 мг/сут.Салицилаты: аспирин (ацетилсалициловая кислота) 500 мг3 р/сут.
Меры предосмотрительности
Не надлежит сочетать 2—3 НПВС в связи с усилением побочных эффектовНеобходимо контролировать состав периферической крови, тест мочи, функциональные пробы печени, проводить ФЭГДС, измерять АД, исследовать глазное дноДля профилактики и лечения гастропатий, обусловленных длительным приёмом НПВС, назначают:Мелоксикам (мовалис)Сайтотек (мизопро-стол) 100—200 мкг 2—4 р/сутВентер (сукральфат) 1 г 4 р/сутБлокаторы Н2-рецепторов гистамина, к примеру ранитидин 150 мг на ночь. Внутрисуставные инъекции глюкокортикоидовПоказания к применению: экссудативные явления в одном или нескольких суставах при отсутствии динамики на фоне лечения НПВС. Инъекции надлежит проводить эпизодически, т.к. гормоны могут вызвать дегенерацию хрящаАртрит ревматоианый противопоказания: гнойный артрит, неуточнённая природа артрита, любые изменения кожи вблизи места пункции, туберкулёз сустава, сухотка спинного мозга, асептический некроз кости, внутрисуставной перелом, подвывих суставаПрепараты (в крупные суставы вводят полную дозу продуктов, в средние по величине — 50%, в мелкие — 25% дозы)Метипред (метил-преднизолон) или депомедрол 40 мг (1 р/1—5 нед)Гидрокортизон гемисукцинат 125 мг 1 р/нед. Базисная терапияСоли золота используют при серопозитивном РА. Эффект развивается через 6—8 недКризанол в/м: пробная инъекция — 17 мг, лечебная доза — 34 мг/нед, поддерживающая доза — 34 мг в 2—3 нед (не реже)Тауредон: 1-я, 2-я, 3-яинъекции— по 10 мг; 4-я, 5-я, 6-я инъекции — по 20мг, с 7-й — по 50 мг; инъекции проводят 2 р/нед. По достижении эффекта — поддерживающая доза по 50 мг 1 раз в 2 нед <
Ауранофин 6 мг/сут в 1—2 приёма внутрь во время еды.
Побочные эффекты продуктов золота и меры предосмотрительностиКожные сыпи, стоматиты. При возникновении побочных эффектов надлежит отменить продукт, потом возобновить в дозе, уменьшенной в 10 раз, и назначить антигистаминные продуктыПоражение почек (чаще мембранозный гломерулонефрит). При содержании белка в моче >0,1 г/л и эритроцитов >5—10 в поле зрения продукт нужно будет отменить и назначить преднизолон в дозе 30—40 мг/сутНеобходимо контролировать состав периферической крови перед каждой инъекцией. При выявлении лейкопении, тромбоцитопении продукт надлежит отменить.Иммунодепрессанты используют при активном РА, системных проявлениях. Эффект развивается через 3—4 недМе-тотрексат 7,5мг/нед в течение 3—6 месАзатиоприн 50—1.50 мг/сутХлорамбуцил (хлорбутин) 2—5 мг/сутЦиклофосфамид (циклофосфан) 100—150 мг/сутЦикло-спорин 2,5 мг/кг/сут.Купренил (пеницилламин) целесообразен при синдроме Фёлти, ревматридном поражении лёгких. Начальная доза -250 мг/сут, вероятно увеличение до 750 мг/сут. Курс лечения — 6—9 мес, из них не меньше 8 нед продукт.надлежит принимать в максимально переносимой дозе. При отсутствии эффекта через 4 мес продукт отменяют. Необходимо регулярно проводить общие тесты крови, мочи. При цито-пениях, протеинурии продукт отменяют.Сульфаниламидные производные — при РА без системных проявленийСульфасалазин (салазосульфапиридин): 1 нед — 1 г/сут, 2 нед - 1,5 г/сут, с 3 нед — 2 г/сут. Эффект развивается через 4—6 месСалазопиридазин nbsp;— схема назначения аналогична сульфасалазину..,Аминохинол новые производные используют при низкой активности РА, в других случаях — только как компонент комбинированной терапии. Эффект развивается через 6—12 месХлорохин 0,25 г/сутПлаквёнил (гидроксихлорохин) по 400 мг на ночь в течение 2—3 мес, далее по 200 мг на ночь. Курс лечения — традиционно 6 мес.Комбинированная базисная терапия: сочетание солей золота и метотрексата или метотрексата и азатиоприна. ГлюкокортикоидыМестная терапияДопустимо кратковременное назначение преднизолона в низких дозах (7,5—10 мг) каждый день как дополнение к НПВС и базисным продуктам до развития эффекта базисной терапииЕжедневный приём больших доз (более 10 мг) нецелесообразен при РА: имея выраженный противовоспалительный эффект, этот режим сопряжён с обилием побочных трудноустранимых эффектов и не мешает прогрессированию заболеванияОсновное показание к пульс-терапии метилпреднизолоном — ревматоид-ный васкулит.Лечение ревматоидиого васкулита
Циклофосфамид (циклофосфан) 2 мг/кг/сут каждый день в течение 9—12 мес в сочетании с преднизолбном 40—60 мг/сут. Дозу преднизолона постепенно снижают до 10 мг на протяжении 6 мес, в в последствиидующем возможен приём через деньПульс-терапия: метилпреднизо-лон по 1 г в/в в течение трёх дней подряд, на третий день рационально присоединить Циклофосфамид (циклофосфан)5 мг/кг. Для получения устойчивого эффекта пульс-терапию повторяют 1 р/2 нед— трижды, потом 1 р/3 нед — дважды, потом 1 р/4 нед — трижды
Интерферон по 3 000 000 ME 3 дня подряд или по 5 000 000 ME еженедельно. Терапия поражения в пределахсуставных тканейИнфильтрация в пределахсуставных тканей 0,25—0,5% р-ром новокаина в смеси с глюкокортикоидными гормонамиАппликации диметилсульфоксида (0,33% или 0,5% р-р)Местное нанесение мазей и гелей, содержащих НПВС. Немедикаментозная терапияЛечебная гимнастикаФизиотерапия показана при умеренной активностиСанаторно-курортное лечение: радоновые, сероводородные, хлорид-но-натриевые, азотно-кремниевые воды, при преобладании пролиферативных изменений в суставах — аппликации грязей или нафталана.Лекарственное взаимодействие
Антациды уменьшают скорость и степень всасывания НПВСВсе НПВС повышают вероятность кровотечений у больных, принимающих антикоагулянтыАспирин (аце-тилсалициловая кислота), фенилбутазон (бутадион) могут усилить действие пероральных гипогликемических средствНПВС ослабляют эффекты диуретиков, В-адреноблокаторов, гидралазина, празозина и ингибиторов АПФНПВС, особо индометацин и диклофенак, повышают концентрацию продуктов лития в плазме кровиСалици-латы замедляют почечную экскрецию метотрексата, что приводит к повышению его концентраций в организме до токсическихСалици-латы вытесняют дифенин из связи с белками и повышают концентрацию свободных молекул продукта в плазме кровиПробенецид угнетает почечный клиренс некоторых НПВС. Хирургическое лечениеРанняя синовэктомияРеконструктивные операцииАртропластика.Беременность улучшает течение РА; однако в последствии родоразрешения всегда возникает рецидив. НПВС в I триместре и за 2 нед до родов использовать нежелательно (в I триместре— риск тератогенного эффекта, перед родами — угроза слабости родовой деятельности, кровотечений, раннего закрытия артериального протока у плода). Соли золота, Иммунодепрессанты беременным противопоказаны.
См. также Артрит ювенильный хронический,
Карбоксиэстераза 1в Недостаточность ферментовСокращения
РА — ревматоидный артритРФ — ревматоидный факторМКБ
М05 Серопозитивный ревматоидный артритМ05.0 Синдром ФелтиМ05.1+ Ревматоидная болезнь лёгкого (J99.0)М05.2+ Ревматоидный васкулитМ05.3+ Ревматоидный артрит с вовлечением других органов и системМ05.8 Другие серопозитивные рев-матоидные артритыМ05.9 Серопозитивный ревматоидный артрит неуточнённыйМ06 Другие ревматоидные артриты Литература. 34: 629—636