Пиелонефрит
Наименование: Пиелонефрит
Пиелонефрит
Пиелонефрит— неспецифическое инфекционное болезнь почек, поражающее почечную паренхиму (преимущественно интерстициальную ткань), лоханку и чашечки. Часто бывает двусторонним.Частота. Заболеваемость острым пиелонефритом составляет 15,7 случая в год на 100 000 населения. Распространённость среди всех госпитализированных заболевших— 73 случая на 100 000 человек. Регистрируют чаще у женщин старше 50 лет. Развитию пиелонефрита у женщин пожилого возраста способствует плохое опорожнение мочевого пузыря при пролапсе матки, цистоцеле и загрязнение промежности при недержании кала. У мужчин пожилого возраста пиелонефрит возникает вследствие нарушения мочеиспускания при аденоме предстательной железы. Классификация
По течению Острый пиелонефрит — острое экс,судативное воспаление ткани почки и лоханки с выраженной лихорадкой, болью, пиурией, нарушением функции почкиСерозный или гнойныйФормы — от острейшей до подострой и латентнойХронический пиелонефрит — прогрессирующее воспаление ткани и канальцев почек, вызывающее деструктивные изменения в чашечно-лоханочной системе и сморщивание почки; характеризуется длительным латентным или рецидивирующим течением; результат бактериального инфицирования, пузырно-мочеточникового рефлюксаСледствие неиз-леченого острого пиелонефрита (чаще) или первично-хроническое. По происхождению Восходящий пиелонефрит — следствие распространения инфекции из мочевых путейПиелонефрит беременныхПослеродовый пиелонефрит Нисходящий (или гематогенный) пиелонефрит — следствие гематогенного заноса возбудителей в межуточную ткань почки Калькулёзный пиелонефрит сочетается с присутствием конкрементов в почке или мочеточнике Ксантогранулематозный пиелонефрит — хронический калькулёзный пиелонефрит, характеризующийся появлением в межуточной ткани микровключений гранулематозных пенистых и плазматических клеток Гнойный пиелонефрит — острый пиелонефрит с гнойной инфильтрацией, расплавлением ткани почки и бактериальной интоксикацией Эмфизематозный пиелонефрит — острый гнойный пиелонефрит, вызываемый газообразующими бактериями; характеризуется скоплением пузырьков газа в тканях почки и окружающей её клетчатке. ЭтиологияВозбудители инфекцииЧастые возбудители: Escherichia coli (75%), Proteus mirabilis (10—15%), Klebsiella и Enterobacter, Pseudomonas, Serratia, энтерококк, Candida albicans, Neisseria gonorrhoeae, Trichomonas vaginalis и ВПГМенее частые возбудители: Staphy/ococcus и Mycobacterium tuberculosis Редкие возбудители: Nocardia, Actinomyces, Brucella, аденовирусы и TorutopsisПути заражения Восходящее инфицирование почки, лоханки и её чашечек из нижних мочевых путей по стенке мочеточника, по его просвету (при наличии ретроградных рефлюксов). У женщин часто — заражение через уретру, особо при наличии периуретральных вагинальных колоний вирулентных бактерий. Инфицированию мочи в мочевом пузыре может способствовать цистоскопия или хирургическое вмешательство. Обычно превалирует колибациллярная флора Гематоген ое распространение — или при существовании в организме внепочечного гнойного очага (панариций, фурункул, мастит, карбункул, ангина), или вскоре в последствии его ликвидации. Обычный возбудитель — стафилококк. Возникает поражение коркового вещества и лишь вв последствиидствии — гнойная инфильтрация межуточной; ткани (апостематозный нефрит). Факторы рискаОбструкция мочевыводящих путей, вызывающая стаз мочиПузырно-мочеточниковый рефлюксАномалии развития мочевыводящих путей с нарушением оттока мочиБеременностьНе-фролитиазСахарный диабетИммунодефицитные состоянияДлительная катетеризация мочевого пузыряПожилой возрастЖенский пол.Патоморфология
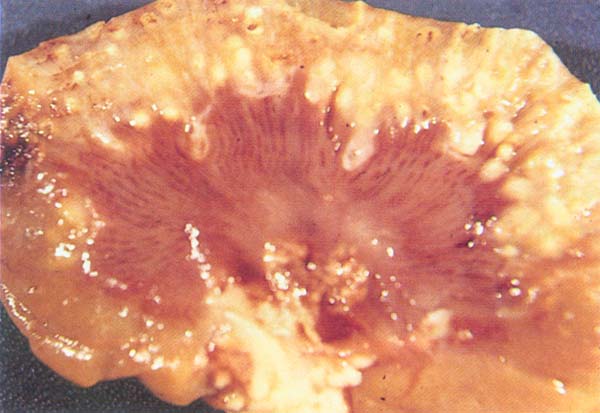
Острый пиелонефрит. Почка увеличена в объемах, а капсула её утолщена. При декапсуляции поверхность почки кровоточит. Признаки перинефрита. Микроскопически в межуточной ткани — многочисленные периваскулярные инфильтраты с тенденцией к образованию абсцессов. Гной и бактерии из межуточной ткани; проникают в просвет канальцев. Милиарные абсцессы в корковомвеществе (характерная черта апостематозного нефрита) образуются в клубочках. Возможно одновременное возникновение гнойничков и в мозговом веществе (вследствие эмболии капилляров в пределах канальцев). В результате слияния мелких гнойничков или вследствие закупорки крупного сосуда септическим эмболом может возникнуть карбункул почки
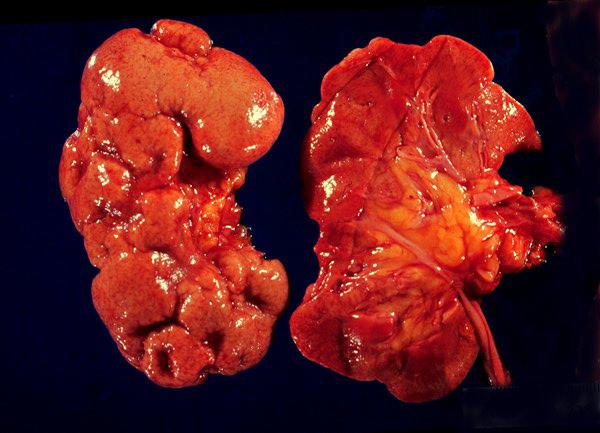
Хронический пиелонефрит (стадии заболевания)1 стадия: равномерная атрофия собирательных канальцев и лимфоцитарная инфильтрация межуточной ткани; клубочки сохранны2 стадия: некоторые клубочки гиалинизированы, атрофия канальцев более выражена, зоны воспалительной инфильтрации уменьшены вследствие замещения их соединительной тканью, просвет большого количества канальцев расширен и выполнен коллоидной массой3 стадия: гибель и гиалинизация многих клубочков, мочевые канальцы выстланы низким недифференцированным эпителием и содержат коллоидное вещество; микроскопически строение почки напоминает строение щитовидной железы (щитовидная почка)4 стадия: резкое уменьшение размеров коркового вещества, состоящего в основном из бедной ядрами соединительной ткани с обильной лимфоцитарной инфильтрацией.Клиническая картина
Острый пиелонефрит у взрослых Высокая (до 40 °С) температура тела, озноб, проливной пот, общее недомогание, жажда Односторонние или двусторонние боли в поясничной области, усиливающиеся при пальпацииСимптом Пастер-нацкого положителен На стороне поражённой почки -напряжение передней брюшной стенки Олигурия (за счёт значительных потерь жидкости через лёгкие и кожу, а также увеличенного катаболизма)Частые позывы к мочеиспусканию Головная боль, тошнота, рвота — показатели быстро нарастающей интоксикации При двустороннем остром пиелонефрите часто обнаруживаются признаки почечной недостаточности.Острый пиелонефрит у малышей Энурез Влагалищные выделения, болезненность или зуд в области наружных половых органов у девочек Неадекватное увеличение массы тела или похудание Повышенная возбудимость Лихорадка Симптомы желудочно-кишечной дисфункцииЖелтуха, цвет кожных покровов с серым оттенком Припухлость в области поясницыСептическое состояние.Хронический пиелонефрит Возникает в основном в детском возрасте (особо у девочек)Часто при традиционном обследовании признаков пиелонефрита не выявляют. Не не часто лишь периоды необъяснимой лихорадки свидетельствуют об обострении заболевания. В в последствиидние годы все чаще отмечают случаи комбинированного заболевания хроническим гломе-рулонефритом и пиелонефритомПри одностороннем процессе — тупая постоянная боль в поясничной области на стороне поражённой почки Симптом Пастернацкого положителен Дизурические явления у большинства заболевших отсутствуют В период обострения лишь у 20% повышается температура телаАртериальная гипертёнзия — частый симптом хронического пиелонефрита, особо двустороннего По мере сморщивания почки выраженность мочевого синдрома сокращается.Лабораторные исследования
Острый пиелонефритАнализ кровиНейтрофильный лейкоцитозИногда при ухудшении состояния заболевших лейкоцитоз сменяется лейкопенией, что указывает на ухудшение прогноза Анализ мочиПиурия — важнейший признак пиелонефрита (при гематогенном заносе инфекции в почки и при непроходимости мочеточника отсут-ствует)
Бактериурия (у 95% обнаруживают более 100 000 бактерий в 1 мл мочи). Для-уточнения вида микрофлоры и определения её чувствительности к антибиотикам проводят бактериологическое исследованиеПротеинурия Гематурия, в основной массе случаев микроскопическая, но может быть и макрогематурия (к примеру, при некрозе почечных сосочков)Цилиндры в моче (не всегда), традиционно лейкоцитарные или гиалиновые (в умеренном количестве), реже -эпителиальные; при долгом и тяжёлом процессе — зернистые и даже восковидныеПоложительный тест на присутствие в моче лейкоцитарной эстеразы.Хронический пиелонефритАнализ мочиУмеренная альбуминурия и цилиндрурия, микрогематурия и особо пиурия. По мере сморщивания поражённой почки изменения со стороны мочи становятся всё меньше выраженными (если вторая почка функционирует нормально) Обнаружение в осадке утренней мочи клеток Штернгеймера-Мальбина (сегментоядерных нейтрофильных гранулоцитов, увеличенных вдвое, цитоплазма которых окрашивается спиртовым р-ром сафронина с генциановым фиолетовым в бледно-голубой цвет, а ядра — в темный) — показатель воспалительного процесса в мочевой системеОбнаружение в моче активных лейкоцитов свидетельствует о пиелонефритеПри латентном течении пиелонефрита целесообразно проведение пирогеналового или преднизолонового теста (30 мг преднизолона в 10 мл 0,9% р-ра NaCl вводят в/в в течение 5 мин через 1, 2, 3 ч и через сутки; в последствии этого мочу собирают для исследования). Преднизолон вый тест положителен, если в последствии введения преднизолона за 1 ч мочой выделяется более 400 000 лейкоцитов, значительная часть которых — активные Исследование мочи по Каковскому-Адису позволяет дифференцировать хронический пиелонефрит и гломерулонефрит. При в последствииднем численность эритроцитов превышает численность лейкоцитов. При хроническом пиелонефрите отмечают рост лейкоцитурии При хроническом пиелонефрите рано нарушается концентрационная способность почек (проба Зимницкого), тогда как азотовыделительная функция (содержание в крови остаточного азота, мочевины) сберегается на протяжении многих лет.Влияние ЛС на результаты исследований: антибиотики, принимаемые до уточнения характера инфекционного процесса, могут изменить характер мочевого осадка (пиурия, бактериурия).Влияние заболеваний на результаты исследований; патологические элементы в моче наблюдают при любом остром гнойном заболевании и пиурия может иметь внепочечное происхождение (предстательная железа, нижние мочевые пути).Специальные исследования
При остром пиелонефрите УЗИ почек: увеличение размеров, уплотнение паренхимы (иногда видны пирамидки), деформация чашечек и лоханки, гиперэхогенные включения в них, конкременты. При карбункуле почки — полостное образование в паренхиме Обзорная рентгенография: увеличение одной из почек в объёме, иногда — тень конкремента Экскреторная урогра-фия: резкое ограничение подвижности поражённой почки при дыхании, отсутствие или более позднее появление тени мочевыводящих путей на стороне поражения. При калькулёзном пиелонефрите выявляют конкременты в поражённой почке Ретроградная пиелография: при карбункуле почки определяют сдавление чашечек и лоханки, ампутацию одной или нескольких чашечек Сканирование почек: при карбункуле почки больше 2 см в диаметре определяют холодный узел в паренхимеПри хроническом пиелонефрите УЗИ почек: более выраженное уплотнение паренхимы; уменьшение размеров в фазу сморщивания почкиПневморетроперитонеум помогает выявить фазу сморщивания почекЭкскреторная урография информативна только у заболевших с содержанием мочевины в крови ниже 1 г/л. В начале заболевания определяют снижение концентрационной вероятности почек, замедленное выделение рентгеноконтрастного вещества, локальные спазмы и деформации чашечек и лоханок. В в последствиидующемспастическая фаза сменяется атонией, чашечки и лоханки расширяются. Потом края чашечек принимают грибовидную форму, сами чашечки сближаются
Ангиография. На ранних стадиях — уменьшение количества мелких ветвей сегментарных артерий, вплоть до их исчезновения. На поздних — тень почки маленькая, отсутствует граница между корковым и мозговым слоями, деформация сосудов, сужение и уменьшение их количества Сканирование почек используют при невероятности выполнения экскреторной урографии вследствие почечной недостаточности. Размеры органа обычные или уменьшенные, накопление изотопа снижено.Диагностические процедуры
Хромоцистоскопия при остром пиелонефрите Выделение мутной мочи из устья мочеточника поражённой почки (или обеих почек)Замедленное или ослабленное выделение индигокармина на стороне пораженияХромоцистоскопией при хроническом пиелонефрите так же, как при остром, определяют нарушение функции поражённой почки. Однако у многих заболевших нарушения выделения индигокармина не обнаруживают, поскольку воспалительный процесс чаще всего имеет очаговый характерРадиоизотопная ренография. При хроническом пиелонефрите, особо при сморщенной почке, удлиняется секреторная фаза кривойВ диагностически неясных случаях применяют чрескожную биопсию почек. Однако при очаговых поражениях почки при пиелонефрите отрицательные данные биопсии не исключают текущего процесса, т.к. вероятно попадание в биоптат непоражённой ткани. Для хронического и острого пиелонефрита характерны очаговость и полиморфность морфологических изменений. При двустороннем процессе почки поражены неравномерно.Дифференциальный диагноз
Инфекционные заболевания, сопровождающиеся лихорадкой (брюшной тиф, малярия, сепсис)ПионефрозГидронефрозОстрое гнойное болезнь нижних мочевых путейИнфаркт почкиОстрый гломерулонефритПневмонияХолециститОстрый панкреатитАппендицитИнфаркт селезёнкиРасслаивающая аневризма аортыОпоясывающий лишай. Лечение:
Мероприятия
Диета В остром периоде назначают стол № 7а, потребление жидкости до 2—2,5 л/сут. Потом диету расширяют, увеличивая в ней содержание белков и жиров В финальной стадии двустороннего хронического пиелонефрита ограничивают численность принимаемой жидкости Вне обострения при калькулёзном пиелонефрите диета зависит от состава конкрементов: при фосфатурии — стол № 14, при ура-турий — стол № 6Тепловые процедуры (согревающие компрессы, грелки, диатермия поясничной области)ЛС, оказывающие спазмолитическое действие (платифиллин, папаверин, экстракт белладонны и др.)Антибактериальная терапия. Обычный курс лечения — 4 нед, несмотря на то что изменения в моче у большинства заболевших исчезают в первые дни терапииПри олигурии — диуретические средства. При отсутствии признаков почечной недостаточности — приём большого количества жидкостиБорьба с дегидратацией у маленьких малышейПри развитии метаболического ацидоза -натрия гидрокарбонат внутрь или в/вКоррекция водно-электролитного баланса (при нужно будетсти)Восстановление проходимости верхних и нижних мочевых путейПри хроническом пиелонефрите вне обострения — курортное лечение в Трускавце, Ессентуках, Железноводске, Саирме, Байрам-Али (если нет почечной недостаточности). Хирургическое лечениеПри остром пиелонефрите — в случае безуспешности консервативной терапии. Операция выбора — декапсуляция почки с пиелонефростомией и дренирование почеч-ной лоханки. При наличии конкремента его удаляют лишь если соблюдать условие, что объём операции не будет значительно увеличен (т.е. извлекают только конкременты, расположенные в почечной лоханке или верхней половине мочеточника). Камни из тазового отдела мочеточника удаляют при повторном вмешательстве: когда больной выйдет из тяжёлого состояния
При карбункуле почки — рассечение воспалительно-гнойного инфильтрата или резекция поражённого участка почкиПри хроническом пиелонефрите вмешательства направлены на устранение препятствия к оттоку мочи (к примеру, удаление камня)При ксантогранулематозном пиелонефрите -частичное Иссечение почки. При сомнениях в диагнозе — интраоперационная экспресс-биопсия с патогистологическим исследованием биоптата. Лекарственная терапия при остром пиелонефритеСинтетические противомикробные средства (поочерёдно) Налидиксовая кислота по 0,5—1 г 4 р/сут не меньше 7 дней, потом нитрофурантоин (фурадонин) по 0,15 г 3—4 р/сут 5—8 дней, потом нитроксолин по 0,1—0,2 г 4 р/сут в течение 2—3 нед Гек-саметилентетрамин по 0,5—1 г 3—4 р/сут внутрь или 5—10 мл 40% р-ра в/в каждый день в течение первых 5—6 дней (особо при инфекции, резистентной к антибиотикам) Антибиотики (в зависимости от чувствительности к ним микрофлоры) со сменой через 5-7-10 дней. Применяют с осмотрительностью при функциональной недостаточности почек Пенициллины: бензил-пенициллина натриевая соль по 1—2 млнЕД/сут, оксациллин по 2—3 r/сут внутрь или в/м, ампициллин до 6—10 г/сут внутрь, ампициллина натриевую соль не меньше 2—3 г/сут в/и или в/в и др. Тетрациклин : тетрациклин по 0,2—0,3 г 4—6 р/сут внутрь, морфоциклин, метациклин и др. Олететрин по 0,25 г внутрь 4—6 р/сут Аминогликозиды: канамицин по 0,5 г в/м 2—3 р/сут, гентамицин по 0,4 мг/кг в/м 2—3 р/ сутЦефало-спорины: цефалоридин, цепорин 1,5—2 г в сут в/м или в/в и др.Сульфаниламидные продукты: уросульфан или этазол (по 1 г 6 р/сут), сульфапиридазин в первые сутки 1—2 г, потом по 1 г/сут в течение 2 нед, сульфамонометоксин, сульфа-диметоксин, ко-тримоксазолВитамины группы В, аскорбиновая кислотаПри рецидивирующем течении показано профилактическое или длительное лечение противомикробными препаратами, к примеру ко-тримоксазолом (триметоприм 40 мг/ сульфаметоксазол 200 мг), триметопримом по 100 мг или фу-радонином по 100 мг на ночь или 3 р/нед (профилактически) или в половинной дозе каждый день (лечение). Длительность терапии — традиционно 1 год.Лекарственная терапия при хроническом пиелонефрите
Противомикробные средства применяют годами, к примеру по 10 дней каждый месяц; бактериологическое исследование мочи надлежит проводить периодически. При выявлении вирулентной микрофлоры показано длительное непрерывное лечение со сменой антибактериального продукта через 5—7 дней. При развитии почечной недостаточности эффективность антибактериальной терапии снижается (из-за снижения сосредоточения антибактериальных продуктов в моче). При содержании в сыворотке крови остаточного азота более 0,7 г/л терапевтически действенной сосредоточения антибактериальных продуктов в моче достичь практически не удаетсяПри вы-раженном ацидозе -натрия гидрокарбонат по 1—2 г внутрь 3 р/сут или 60—100 мл 2—3% р-ра в/в
При гипокальциемии -витамин D, глюконат кальцияПри анемии — продукты железа, витамин В|2, переливание крови, эритроцитарной массыВ терминальных стадиях заболевания, когда значительно нарушена клубочковая фильтрация, показаны мочегонные продукты, к примеру эуфиллин, фуросемид (тиазидные диуретики малоэффективны).Осложнения
Некроз почечных сосочковКарбункул почкиАпостематозный нефритПионефрозПаранефритУросепсис, септический шокМетастатическое распространение гнойной инфекции в кости, эндокард, глаза, оболочки головного мозга (с появлением эпилептических припадков)Вторичный паратиреоидизм и почечная остеомаляция (при хроническом пиелонефрите за счёт почечных потерь кальция и фосфатов) Пиелонефритическая сморщенная почкаНефрогениая артериальная гипертёнзияГипотрофия новорождённых (при пиелонефрите беременных)Острая и хроническая почечная недостаточность.Течение и прогноз. Прогноз зависит от продолжительности заболевания, одно- или двустороннего поражения почек, глубины их повреждения, вида микрофлоры и её чувствительности к антибактериальным средствам, реактивности макроорганизма. Полное выздоровление при хроническом пиелонефрите— только при ранней диагностике, долгом и упорном лечении. Даже при нормализации тестов мочи и отсутствии клинических симптомов инфекция длительное время может существовать в интерстициальной ткани почки и вызывать периодические обострения.
Сопутствующая патология
Мочекаменная болезньТуберкулёз почекАденома предстательной железыПролапс маткиГнойно-септические заболеванияСахарный диабетСпинальные расстройства. БеременностьОстрым пиелонефритом страдают 7,5% беременных (у 70% — односторонний [чаще поражена правая почка], у 30% -двусторонний). При первой беременности пиелонефрит чаще всего начинается на 4 мес беременности, при повторной — на 6—7 месОсобенности клинической картины: боли в низу живота, более частые дизурические явления. Заболевание начинается с озноба и повышения температуры тела. Интоксикация выраженная, что обусловлено лоханочно-почечным рефлюксом, возникающим в результате растяжения почечной лоханкиПиелонефрит при беременности -показание к экстренной госпитализации. Современная антибактериальная терапия позволяет сохранить беременность у большинства заболевших. Прерывание беременности показано лишь при угрозе уросепсиса и возникновении почечной недостаточности. Возрастные особостиДетиЗаболевание чаще возникает на фоне обструкции мочевы-водящих путей (стеноз мочеиспускательного канала, загиб мочеточника и т.п.) — обструктивный пиелонефритдисметаболических процессов (оксалатурия, уратурия) — дисметаболический пиелонефрит В клинической картине различают острое и подострое течениеПри остром течении — бурное начало, высокая температура тела постоянного или ремиттирующего типа При подострой форме начало заболевания протекает при субфебрильной температуре тела. Дети бледны, у них плохой аппетит. Причину недомогания удаётся определить традиционно в последствии исследования мочи (пиурия)Другие симптомы: энурез; влагалищные выделения, болезненность или зуд в области наружных половых органов у девочек; желудочно-кишечная дисфункция; припухлость, боль в области поясницыПри лабораторной и инструментальной диагностике — дисметаболические изменения, аномалии развития мочевой системыПри лечении дополнительно назначают принудительный ритм мочеиспускания.Пациенты пожилого и старческого возраста. Заболевание протекает торпидно. Характерно снижение реактивности, маловыраженныеклинические проявления при острой инфекции. Лейкоцитоз умеренный. Преобладают симптомы общей интоксикации (спутанность сознания, потеря ориентации в пространстве). У мужчин старше 60 лет острый пиелонефрит— частое осложнение аденомы предстательной железы.
Профилактика
Своевременная ликвидация очагов инфекции, выявление бактериурии, назначение соответствующих антибактериальных продуктовЛечение заболеваний мочевых путей, препятствующих оттоку мочиРежим: рациональное питание, предупреждение переутомленияПрофилактика хронического пиелонефрита основана на лечении острого пиелонефрита. Необходимо периодически исследовать функцию ранее поражённой почки, даже при отсутствии признаков активной инфекции.Синонимы
УретеропиелонефритНефропиелоуретериитВосходящий нефритИнтерстициальный нефритХирургический нефрит См. также Болезнь мочекаменная, Гипертензия артериальная, Недостаточность почечная острая, Недостаточность почечная хроническая, СепсисМКБ
N10 Острый тубуло-интерстициальный нефритN11 Хронический тубуло-интерстициальный нефрит