Лейшманиоз
Наименование: Лейшманиоз
Лейшманиоз
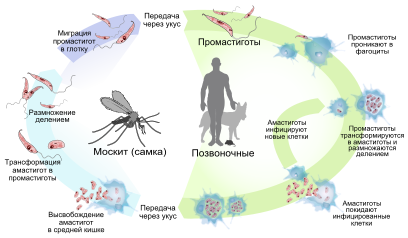
Лейшманиоз— общее название протозойных трансмиссивных инфекций, вызываемых внутриклеточными паразитами рода Leishmania и передающихся москитами.
Этиология
Различные виды лейшманийПереносчики — самки москитов рода Phlebotomus и Lutzomyia.Патоморфология
Выраженная лимфоцитарная инфильтрация впоражённых органах и тканях
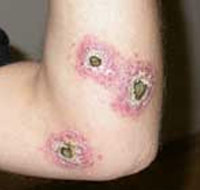
Изъязвления на коже и слизистойносоглотки.
Классификация, эпидемиология и клиническая картина
Лейшманиоз висцеральный (болчжъЛейшмена-Донована, лейшманиоз внутренний, лихорадка кахектическая, спленомегалия тропическая). Возбудитель — Leishmania donovani Распространено повсеместно, кроме Австралии Основные резервуары в Евразии и Латинской Америке — грызуны, лисы, шакалы, дикобразы и собаки. В Восточной Индии и Бангладеш, где естественный резервуар — человек, эпидемии лейшмани-оза регистрируют через 20 лет Симптомы формируются через 3—12 мес в последствии заражения. В Азиатском регионе в 75% случаев отмечают появление симптомов в первый месяц в последствии заражения. Клиническая картина: неправильная лихорадка, лихорадочные приступы продолжаются, постепенно угасая, в течение 2—8 нед, потом проявляются с нерегулярными интервалами; мальабсорбция и диарея; увеличение печени и селезёнки; лимфаденопатии; отёки; у лиц со слабой пигментацией кожи наблюдают сероватые пятна на лице и голове; анемия и тромбоцитопения с в последствиидующими кровоизлияниями, агранулоцитоз, лейкопения; протекает остро и тяжело с вероятным смертельным исходом.Лейшманиоз висцеральный восточно-африканский — разновидность висцерального лейшманиоза. Возбудитель -Leishmania donovani archibaldi. Распространён на территории Восточной Африки (от Сахары на Севере до Экватора). Заболевание регистрируют чаще у мужчин в возрасте 10—25 лет; отличается поражением кожи в виде узлов, не не часто изъязвляющихся, с в последствиидующим поражением внутренних органов.Лейшманиоз висцеральный индийский (кала-азар, лихорадка ассамская, лихорадка дум-дум) — разновидность висцеральноголейшманиоза. Возбудитель— Leishmania donovani donovani.Распространён в Восточной Индии и Бангладеш; отличается поражением коры надпочечников с сильным потемнением кожи.
Лейшманиоз висцеральный средиземноморско-среднеазиатский (кала-азар средиземноморский детский) — разновидность висцерального лейшманиоза. Возбудитель — Leishmania donovani infantum. Распространён в Южной Европе, Северной Африке, Средней Азии, на Ближнем Востоке и Северо-Западе Китая. Наблюдают преимущественно у малышей; характерно острое начало с высокой температурой тела и увеличением лимфатических узлов.Лейшманиоз кожный Нового света (лейшманиоз кожно-слизистый, лейшманиоз слизистых оболочек, лейшманиоз американский). Возбудители — Leishmania braziliensis, Leishmania mexicana Заболевание характерно для влажных лесов Центральной и Южной Америки; резервуар — крупные лесные грызуны. Обычно регистрируют у рабочих, занятых на лесных и дорожных работах, среди населения лесных посёлковСимптомы обнаруживаются через 1—4 нед в последствии укуса переносчика. Клиническая картина: характерны безболезненные, деформирующие поражения рта и носа, метастазирующие на соседние участки с появлением грибовидных и эрозивных язв на языке, слизистой щёк и носа; возможны рецидивы через несколько лет в последствии спонтанного исчезновения первичных очагов; наблюдают разрушение носовой перегородки, твёрдого нёба и деструктивные поражения глотки; болезнь сопровождают лихорадка, снижение веса и вторичные бактериальные инфекции.Лейшманиоз кожно-слизистый бразильский (эспундия) -разновидность кожного лейшманиоза Нового света. Возбудитель — Leishmania braziliensis braziliensis. Распространён в лесах Южной Америки к востоку от Анд, протекает с обширным поражением кожи, в в последствиидующем слизистых оболочек, традиционно верхних дыхательных путей, иногда с глубоким разрушением мягких тканей и хрящей.Лейшманиоз Ута (ута) — разновидность кожного лейшманиоза Нового света. Возбудитель — Leishmania peruviana. Распространён в высокогорных районах Южной Америки. Протекает с образованием единичных язв, рубцующихся в течение года.Кожный диффузный лейшманиоз — разновидность кожного лейшманиоза Нового света. Возбудители — Leishmania mexicana amazoniensis, Leishmania mexicana pifanoi, Leishmania mexicana venezuelensis, Leishmania mexicana garnhami. Клинические проявления не отличаются от азиатских и африканских типов кожного лейшманиоза. Однако случаи спонтанного выздоровления наблюдают реже. Переносчики — москиты рода Lutzomyia. Исключения составляют поражения вызванные Leishmania mexicana mexicana (каучуковая язва), распространённые в Мексике, Гватемале, Белизе; выявляют у сборщиков каучука (чиклё-ро) и лесорубов; переносчик — москит Lutzomyia olmeca. Характерно образование безболезненных неметастазирую-щих хронических (несколько лет) язв, традиционно локализованных на шее и ушах. Как правило, наблюдают грубые деформации ушных раковин (ухо чиклёро).
Лейшманиоз кожный Старого света (болезнь Боровского). Возбудитель — Leishmania tropicaЭндемическая инфекция с наибольшей заболеваемостью в осенние месяцы Естественный резервуар — мелкие грызуны (мыши, крысы, даманы), переносчики — москиты Phlebotomuspapatasii (основной переносчик), Phlebotomus duboscqi, Phlebotomus salehi, Phlebotomus longipalpis и Phlebotomus pediferРаспространён в районах, граничащих с пустынями с низким расположением подпочвенных вод. Клиническая картина: инкубационный период длится от 2 нед до 5 нес; характерны поражения на открытых участках тела, склонные к изъязвлению и центробежному распространению; дно язвы покрыто грануляционной тканью, края воспалённые; через 3—12 мес наблюдают неожиданное излечение с образованием грубого пигментированного шрама.Лейшманиоз кожный антропонозный (лейшманиоз кожный городской, лейшманиоз кожный поздноизъязвляющийся) -разновидность кожного лейшманиоза Старого Света. Возбудитель — Leishmania tropica minor. Распространён в городах Средиземноморья, Ближнего и Среднего Востока, западной части полуострова Индостан; характеризуется продолжительным инкубационным периодом и затяжным некрозом инфильтратов.Лейшманиоз кожный зоонозный (лейшманиоз кожный остронекротизирующийся, лейшманиоз кожный сельский) -разновидность кожного лейшманиоза Старого Света. Возбудитель — Leishmania tropica major. Распространён в оазисах пустынь и полупустынь Ближнего Востока, Средней Азии, Индии и Африки. Характеризуется коротким инкубационным периодом и быстрым некрозом инфильтратов.Рецидивирующий (волчаночный) лейшманиоз — разновидность кожного лейшманиоза Старого Света. Возбудитель — Leishmania tropica tropica. Характеризуется частичным заживлением- очагов поражения, интенсивным образованием гранулём, частым развитием сопутствующих поражений, способствующих образованию гранулематозной ткани без признаков излечения, иногда в течение многих лет.Лейшманиоз кожный люпоидный (лейшманиоз кожный туберкулоидный, металейшманиоз, паралейшманиоз) -рецидив кожного лейшманиоза, характеризующийся образованием плотных сливающихся буровато-красных бугорков в пределах зарубцевавшихся лейшманиом.Лабораторные исследования
Обнаружение возбудителей в мазках, окрашенных по Романовскому-Гимза, и в культурах, выращенных в последствии посева аспирационного материала лимфатических узлов, костного мозга, селезёнки, или биопсийного материала лимфатических узлов. В макрофагах обнаруживают амастиготы бобовидной формы с тёмным круглым ядром и короткими палочковидными кинетопластами (тельца Лейшмена-Донована)Реакция прямой агглютинации выявляет IgM, характерные для острой фазыКожные пробы с лейшманином (проба Монтегоро): при кожной форме лейшманиоза положительны 6—8 нед в последствии выздоровления, но не при диффузном лейшманиозе. При висцеральном лейшманиозерезультаты отрицательные. Тест применяют только при эпидемиологических исследованиях
Для видовой идентификации используют моноклональные AT или метод гибридизации ДНКИФА — высокочувствительный и специфичный метод в диагностике висцеральных поражений.Дифференциальный диагноз
МалярияБруцеллезТуберкулёзТифАбсцесс печениСифилисЛепраФрамбезия. Лечение:
Тактика ведения
Постельный режим, гигиена полости рта, усиленное питаниеГемотрансфузии при анемии и антибактериальная химиотерапия при бактериальных осложнениях (дополнительно к специфической терапии)Периодический контроль функций ССС, печени, почекДля профилактики рецидивов проводят осмотры через 3 и 12 мес. Хирургическое лечение — спленэктомия. Лекарственная терапияПрепараты выбора Антимонил глюконат натрий — по 20 мг/кгв/в или в/м 1 р/сут в течение 20—30 дней Меглу-. мин антимониат (глюкантим) — по 20—60 мг/кг глубоко в/м 1 р/сут в течение 20—30 дней При рецидиве заболевания или недостаточной эффективности лечения надлежит провести повторный курс инъекций в течение 40—60 дней. Эффективно дополнительное назначение аллопуринола 20—30 мг/кг/сут в 3 приёма внутрь.Альтернативные продукты при рецидивах заболевания и резистентности возбудителя к продуктам выбора Амфотерицин В - 0,5—1,0 мг/кг в/в через день, или Пентамидин — в/м 3—4 мг/кг 3 р/нед в течение 5—25 нед При отсутствии эффекта химиотерапии дополнительно человеческий рекомбинантный у-интерферон.Осложнения
На поздних стадиях заболевания возможны отёки, кахексия, гиперпигментацияБактериальные суперинфекции и кровотечения из ЖКТ могут стать причиной смерти нелеченых заболевших с висцеральным лейшманиозомУ 3—10% леченых больных развиваются изменения кожных покровов в виде депигментированных пятен и бородавкообразных узелков на лице и разгибательной плоскости конечностейУ больных со слизисто-кожным лейшманиозом возможны метастатические деструктивные поражения слизистой носоглотки.Течение и прогноз
При ранней диагностике и своевременном лечении выздоравливают более 90% заболевшихДаже на фоне химиотерапии смертность достигает 15—25%При отсутствии лечения 95% взрослых и 85% малышей погибают в течение 3—20 мес. ПрофилактикаПроводят уничтожение насекомых-переносчиков, грызунов и бродячих собак в районах, прилегающих к населённым пунктамЛицам, посещающим эндемичные очаги, рекомендовано пользоваться индивидуальными препаратами защиты (репелленты, противомоскитные сетки и т.д.)Своевременное лечение заболевших лейшманиозом.МКБ. В55 Лейшманиоз Литература. 129: 110—115