Гидронефроз
Наименование: Гидронефроз
Гидронефроз
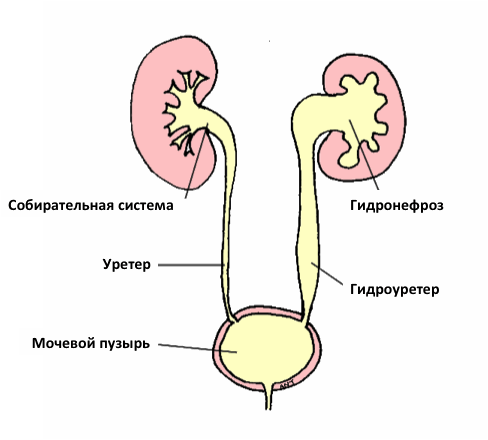
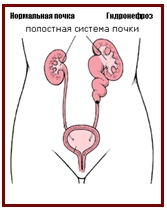
Гидронефроз— стойкое и прогрессивно нарастающее расширение лоханки и чашечек (обычная ёмкость 3—10 мл). Частота. Распространённость среди малышей — 2% урологической патологии, среди взрослых - 3,8%. Двусторонний гидронефроз наблюдают не часто: у 9% заболевших с урологической патологией. Заболевание регистрируют в любом возрасте, но наибольшая частота — от 25 до 35 лет. До 20 лет частота заболевания среди женщин и мужчин одинакова. В возрасте 20—60 лет гидронефроз в 1,5 раза чаще наблюдают у женщин. В группе заболевших старше 60 лет преобладают мужчины. Классификация
По генезу Первичный (врождённый) гидронефроз: развивается вследствие какой-или аномалии верхних мочевых путей или паренхимы почки; сюда же относят динамические гидронефрозы Вторичный (приобретённый) гидронефроз как осложнение какого-или заболевания: мочекаменной заболевания, опухолей почки, лоханки, мочеточника, травматического повреждения мочевых путейПо степени нарушения оттока мочи — открытый, закрытый, интермиттирующийПо присоединению инфекции — асептический и инфицированныйПо течению: острый и хронический. ЭтиологияМеханическая обструкция мочевых путей: внутренняя и наружная.Врождённые причины внутренней обструкцииКлапан между лоханкой и мочеточникомВысокое отхождение мочеточника от почечной лоханки и образуемая при всем этом шпораСегментарная нервно-мышечная аплазия мочеточника в пельвиоуретральной областиУдвоение мочеточникаУретероцеле.Приобретённые причины внутренней обструкцииМочекаменная болезньОпухоли (почки, мочеточников или мочевого пузыря)Аденома предстательной железыПапиллонекроз с отхождением сосочкаТравмаФиброз мочеточника в последствии операцииили облучения
Обтурация сгустком кровиГранулёма (туберкулёзная)ФимозСтеноз (мочеточника, уретры или мочеточ-никового отверстия)Полип мочевого пузыряШистосомоз (гидронефроз возникает на почве специфического цистита, сопровождаемого пузырно-мочеточниковым рефлюксом)Грануле-матоз Вегенера (при осложнении — папиллонекрозе). Причины наружной обструкцииДобавочные сосуды почки, сдавливающие мочеточникПерегибы мочеточника, фиксированные соединительнотканными тяжамиСдавление ретроперитонеальными образованиями: опухолью, гематомой, абсцессом, аневризмой брюшной аорты, лимфоцелеБолезнь КронаГинекологические: мочеточник беременных, эндометриоз, воспалительные заболевания таза, абсцесс, киста, ятрогенные повреждения мочеточника во время операций, гинекологические опухолиСиндром Шёгрена (псевдолимфома).Врождённые функциональные нарушения динамики лоханочно-мочеточникового сегментаАдинамический мочеточникПороки развития спинного мозга (к примеру, spina biflda) Мегауретер Внепочечное расположение лоханки.Приобретённые функциональные нарушения динамики лоханочно-мочеточникового сегмента Нейрогенный мочевой пузырь Применение антихолинергических продуктов (циклодол, тропацин и др.)Тяжёлые инфекции мочевых путей, вызывающие временную атонию мочеточников Несахарный диабетПрименение диуретиковБеременностьПузырно-мочеточниковый рефлюксПостобструктивные остаточные явленияТерапия прогестероном. Факторы рискаВоздействие радиацииГипертрофия или злокачественная опухоль предстательной железыМочекаменная болезньДлительное применение метисергида (вызывает фибротические изменения в ретроперитонеальных тканях)Злоупотребление анальгетиками (папиллярный некроз; промежуточноклеточный рак)Серповидноклеточная анемия (папиллярный некроз)Сахарный диабет (папиллярный некроз)Геморрагический диатезПрименение антихолинергических продуктов.Патоморфология
Атрофия мозгового веществаИстончение коркового слояИзменения кровеносной системы почки.Клиническая картина варьирует в зависимости от остроты заболевания и осложнений. Ни один из признаков не специфичен для гидронефроза
Хронический гидронефроз может протекать бессимптомноПочечная колика (при острой обструкции, традиционно камнем); боль иррадиирует в бедро, яичко или вульвуИнтермиттирующие изменения в количестве мочиДизурические расстройства (задержка мочеиспускания, недержание мочи, императивные позывы, ослабление струи мочи или её прерывание)Признаки инфекции мочевого тракта (пиурия, лихорадка, тупые боли в поясничной области)ГематурияОбъёмное образование в брюшной полости (чаще всего у малышей при значительных объемах гид-ронефротически изменённой почки)НиктурияЖаждаНеобъяснимые изменения со стороны ЖКТ (тошнота, рвота, боли в животе)АГ (может быть злокачественной)ОтёкиОстрое или хроническое расширение мочевых путейНаличие остаточной мочиАзотемия при обструкции единственной или обеих почек.Лабораторные исследования
Анализы могут быть полностью нормальнымиАзотемияГиперкалиемияМетаболический ацидоз с недостатком анионов или без негоГипернатриемия (нефрогенный несахарный диабет)Анализ мочи: гематурия, кристаллы, бактериурияСнижение концентрационной вероятности почекПолицитемия ( не часто)Анемия при хроническом почечном заболевании.Препараты, влияющие на результаты: нефротоксичные продукты могут вызывать азотемию (к примеру НПВС, иммунодепрессанты, аминогликозиды).
Специальные исследования
УЗИ почек, мочевого пузыря, предстательной железы (позволяет обнаружить увеличение размеров почки, расширение мочеточника, лоханки и чашечек, истончение паренхимы почки, увеличение предстательной железы, остаточную мочу в мочевом пузыре, объёмные образования в прилежащих органах забрюшинного пространства и брюшной полости)Обзорная рентгенография почекЭкскреторная урография (отображает как выделительную способность больной почки, так и состояние её отводящего аппарата; ценно то, что метод позволяет получить информацию о состоянии второй почки)Хромоцистоскопия (оценивают состояние шейки мочевого пузыря, форму и функцию устьев мочеточников, скорость выделения индигокармина)Ретроградная уретеропиелография (определяют причину гидронефроза, уровень локализации препятствия, его протяжённость, степень расширения чашечек и лоханки почки)Антеградная пиелография показана при сомнительных данных экскреторной урографии и невыполнимости ретроградной пиелографии в связи с непреодолимым препятствием в мочеточнике. Позволяет определить степень увеличения лоханки, уровень расположения препятствия и резорбтивную активность оставшейся паренхимы (при сохранении резорбции через 20 мин в последствии введения контраста в расширенную лоханку удаётся получить экскреторную урограмму с контралатеральной стороны)Аортография позволяет выявить аберрантные полярные артерии, установить их роль в кровоснабжении почек, оценить изменения в ангиоархитектонике почки (коррелирующие со стадией патологического процесса)Изотопная ренография позволяет оценить сосудистую, секреторную и экскреторную функцию почкиКТ/МРТ. Дифференциальный диагнозНефроптозНеосложнённая мочекаменная болезньОпухоль почкиСолитарная киста почкиКистозные заболевания почекОпухоль органов брюшной полости. Лечение: Тактика ведения
Диета № 7; в зависимости от остроты заболевания диеты № 7а, 76, 7в, 7г.При подозрении на гидронефроз показаны госпитализация и тщательное обследование до установления конечного диагноза и определения лечебной тактики.Консервативное лечение допустимо для заболевших, страдающих небольшими и неосложнёнными гидронефрозами, не нарушающими работовероятности, самочувствия заболевших и функций почки. Эти больные подлежат систематическому клинико-рентгенологическому контролю.В остальных случаях нужно будет хирургическое лечение, предупреждающее инфицирование мочевых путей и почечную недостаточность.При нужно будетсти срочного отведения мочи (нарушение функций почек, присоединение инфекции, нестерпимые боли) введение уретрального катетера Фалёя (больным с гипертрофией предстательной железы)катетеризация мочеточника перкутанная нефростомия под контролем УЗИ.При присоединении инфекции — антибактериальная терапия под контролем бактериологического исследования мочи и чувствительности микрофлоры (см. Пиелонефрит).При уремиифуросемид до 1 г/сутустранение гиперкалиемии (продукты кальция, р-р глюкозы с инсулином) при ацидозе — р-р натрия гидрокарбоната (5% 100—200 мл в/в) при гипокальциемии — глюконат кальция; витамин D до100 тыс МЕ/сут
при гиперфосфатемии — альмагель по 1—2 ч.л. 4 р/сутплазмаферез диализ.Хирургическое лечение
Паллиативные операции (временное создание противоестественного пути для отведения мочи): пиелонефросто-мияуретеростомия.Нефрэктомия (при безвозвратной гибели почечной ткани или при инфицированном гидронефрозе при хорошей функции контралатеральной почки у заболевших старше 60 лет).Органосохраняющие операции Нефро- и уретеролитотомияУретеролизис и резекция суженного отдела мочеточника Пластика лоханочно-мочеточникового сегмента Анастомоз бок в бок между лоханкой и мочеточником При добавочном сосудистом пучке, идущем к нижнему полюсу почки, выполняют иссечение суженного участка лоханочно-мочеточникового сегмента и антевазальный пиелоуретероанастомоз (резекция добавочных сосудов недопустима, т.к. может вызвать вазоренальную АГ)Реимплантация мочеточника в мочевой пузырь (при облитерации интрамурального или юкставезикального отдела мочеточника)Замещение мочеточника выключенным отрезком тонкой кишки Аденомэктомия или трансуретральная резекция простаты (при гидронефрозе на почве аденомы предстательной железы) Операции на прилежащих органах при наружной обструкции мочеточника.Диета
При остром пиелонефрите — свежие овощи, фрукты, ягоды; до 2 л жидкости/сут (диета № 7А по Пёвзнеру).При уремии — ограничение до необходимых величин употребления белка, соли. При клубочковой фильтрации ниже 50 мл/мин и содержании креатинина в крови выше 0,02 г/л целесообразно снизить численность потребляемого белка до 30—40 г/ сут, а при клубочковой фильтрации ниже 20 мл/мин назначают диету с содержанием белка не более 20—24 г/сут. Диета обязана быть высококалорийной (в пределах 3 000 ккал/сут) и содержать незаменимые аминокислоты (картофельно-яичная диета без мяса и рыбы). Пищу готовят с ограниченным (до 2~3 г) численностьм поваренной соли, а больным с высокой артериальной гипертёнзией — без соли. При отсутствии отёков и наличии умеренной артериальной гипертёнзии больному дают дополнительно 2—3 г поваренной соли для доса-ливания пищи (диета № 7г).При мочекаменной заболевания — обильное питьё (важно, чтобы моча была мало концентрированной) При фосфатурииограничение продуктов ощелачивающего действия и богатых кальцием (к примеру, молочные продукты, большинство овощей и фруктов). Преобладание продуктов, изменяющих реакцию мочи в кислую сторону (хлеб и мучные изделия, крупа, мясо, рыба [диета № 14])При уратурии — исключение продуктов, содержащих много пуринов, щавелевой кислоты (мясо птицы, почки, печень, сыры, кофе). Преимущественно растительная пища (диета № 6) При оксалурии — исключение продуктов, богатых щавелевой, аскорбиновой кислотами, солями кальция (щавель, бобы, шоколад, молоко и др.). Лекарственная терапияПрепараты выбораПри пиелонефрите (антибактериальную терапию проводят не меньше 4 нед)Налидиксовая кислота по 0,5—1 г4 р/сут не меньше 7 дней, потом
фурадонин по 0,15 г 3—4 р/сут 5—8 дней, потомнитроксолин по 0,1—0,2 г 4 р/сут в течение 2—3 нед. При наличии почечных камнейПри гиперкальциурии и камнях, содержащих оксалат кальция, — гидрохлортиазид 25—50 мг каждый день (для уменьшения экскреции кальция с мочой).При фосфатурии — устранение инфекции и подкисле-ние мочи (аскорбиновая кислота); продукты магния (магния окись 0,15 г 3 р/сут).При оксалатурии — сочетание 0,3 г оксида магния 3 р/сут и 5% р-ра пиридоксина по 1 мл в/м через день в течение 1,5 мес.При уратурии — средства, подщелачивающие мочу (уро-дан по 1 ч.л. в 1/2 стакана воды перед едой 3—4 р/сут в течение 30—40 дней; магурлит 6—8 г/сут в 3 приёма) под контролем рН мочи. При лечении магурлитом при отсутствии сердечной недостаточности рекомендовано обильное питьё (не меньше 1,5—2 л/сут). При высокой сосредоточения мочевой кислоты в крови применяют аллопуринол.Альтернативные продукты при инфицированном гидронефрозе. Гексаметилентетрамин по 0,5—1 г 3—4 р/сут внутрь или 5—10 мл 40% р-ра в/в каждый день в течение первых 5—6 дней (особо при инфекции, резистентной к антибиотикам).Антибиотики (в зависимости от чувствительности к ним микрофлоры) со сменой через 5-7-10 дней. Применяют с осмотрительностью при функциональной недостаточности почек.Бензилпенициллина натриевая соль по 1—2 млн ЕД/сут;оксациллин по 2—3 г/сут внутрь или в/м; ампициллиндо 6—10 г/сут внутрь, ампициллина натриевая соль не
меньше 2—3 г/сут в/м или в/в.
Тетрациклин по 0,2—0,3 г 4—6 р/сут внутрь; морфоцик-лин; метациклин.
Олететрин по 0,25 г внутрь 4—6 р/сут.Канамицин по 0,5 г в/м 2—3 р/сут, гентамицин по 0,4 мг/кгв/м 2—3 р/сут).
Цефалоридин, цепорин 1,5—2 г/сут в/м или в/в. Сульфаниламидные продукты: уросульфан или этазол (по 1 г 6 р/сут), сульфапиридазин сульфамонометоксин, сульфадиметоксин.Противопоказания
Уроантисептики, аллопуринол, гидрохлортиазид противопоказаны при тяжёлой печёночной и почечной недостаточностиГидрохлортиазид — при тяжёлых формах сахарного диабетаМагурлит nbsp;— при тяжёлой недостаточности кровообращения (из-за большого количества натрия и калия в продукте).Осложнения
Инфекция мочевого тракта в последствии инструментальных манипуляцийПионефрозГнойный паранефритУремияОбструкция фрагментом камня при литотрипсииПослеоперационное кровотечениеСтриктуры анастомозов.Течение и прогноз
В основной массе случаев для устранения обструкции мочевых путей необходима операцияПочка, претерпевшая даже большую гидронефротическую трансформацию, сохраняет большие резервные вероятности, поэтому при снятии обструкции течение и прогноз традиционно хорошиеПрисоединение пиелонефрита ускоряеттечение нефросклеротического процесса вплоть до развития почечной недостаточности и нарушения структуры и динамики лоханки и мочеточника
Печёночная недостаточность не является противопоказанием к операции. Первый этап подготовки к операции — перитонеальный диализ или гемодиализ. Потом выполняют нефростомию. В в последствииднюю очередь проводят радикальное вмешательство. ПрофилактикаПри нарушениях динамики лоханочно-мочеточни-кового сегмента избегают длительного применения антихолинергических продуктовПри мочекаменной заболевания — соблюдение диеты и лечение инфекции мочевых путей Курортное лечение (Трускавец, Железноводск)Своевременные операции по поводу фимоза, аденомы предстательной железыОсторожность при выполнении гинекологических вмешательств (в сложных случаях профилактически катетеризируют мочеточники до операции)Лечение шистосомоза.Синонимы
Гидронефротическая трансформацияКаликоэктазияНефрогидрозОбструктивная нефропатияОбструктивная уропа-тияОбструкция мочевого трактаПиелоэктазияПодпочечная недостаточностьУретерэктазияУронефроз. См. также Болезнь мочекаменная, Недостаточность почечная острая. Недостаточность почечная хроническая, Гиперплазия предстательной железы доброкачественная, Пиелонефрит МКБN13 Обструктивная уропатия и рефлюксуропатияQ62.0 Врождённый гидронефроз